ТЕХНИКА ПРОВЕДЕНИЯ МАНИПУЛЯЦИИ
Предимплантационное обследование рекомендуется парам с рисками передачи известных хромосомных аномалий своим детям. Наличие показаний для осуществления ПГД первоначально определяет репродуктолог, а решение о целесообразности такого исследования принимает врач-генетик. Оно может быть проведено в протоколе экстракорпорального оплодотворения за свой счет. Противопоказаний к проведению нет.
С чего начинается ПГД?
Подготовка к лечебному циклу ЭКО с ПГД практически не отличается от обычного лечебного цикла ЭКО:
Женщина принимает гормональные препараты для стимуляции суперовуляции
Производится забор фолликулов с помощью пункции через влагалище
В условиях эмбриологической лаборатории проводится оплодотворение (ЭКО/ИКСИ) яйцеклеток сперматозоидам
Культивирование в специальных условиях
Тщательный отбор, отдается предпочтение нормально делящимся и морфологически полноценным зародышам
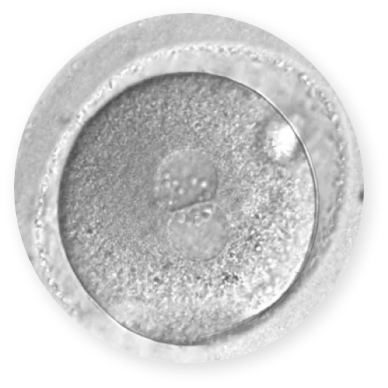
Лабораторная биопсия трофэктодермы на 5-6 день культивирования (с помощью механического или лазерного метода), фиксация бластомера. Ранее ПГД проводилось на 3 день культивирования, однако проведение биопсии на этом этапе заметно снижает жизнеспособность эмбрионов. В то же время забор клеток на 5 день после оплодотворения не влияет на их дальнейшее развитие
Криоконсервация после биопсии трофэктодермы
Генетический тест зафиксированных клеток и получение результатов
Эмбриотрансфер в полость матки эмбрионов без генетических дефектов
Через две недели стандартная процедура диагностики беременности
Сопутствующие риски и результаты исследования зависят от навыков и квалификации эмбриолога, проводящего биопсию. Такая процедура относится к высокотехнологичным и дорогим исследованиям. Поэтому предпочтительно сразу обращаться в крупные специализированные центры с возможностью проведения цитогенетического тестирования.
Результаты
По прошествии двух суток специалисты оценивают результаты и сопоставляют их с развитием соответствующего зародыша.
Если у него обнаружены отклонения, это означает обязательный отказ от переноса. В полость матки переносятся только те эмбрионы, у которых не было обнаружено патологий. Если исследование проводилось с цель рождения ребенка определенного пола (только по показаниям) или для предотвращения резус-конфликта, то подсаживаются соответствующие эмбрионы.
Схема ПГД применяется для конкретного случая своя. Если нарушение наследуется от женщины, то можно тестировать только полярные тельца. Можно также тестировать только бластомеры. Либо может проводиться последовательное изучение полярных телец, затем бластоцист. Какая именно схема будет применяться, определяется на консультации с врачом-генетиком.
Трофэктодерма: что это такое
В настоящее время предпочитают проводить биопсию трофэктодермы, а не забирать образцы еще не дифференцированной эмбриональной ткани. Такой подход позволяет увеличить жизнеспособность зародышей и минимизировать вред от манипуляции PGD.
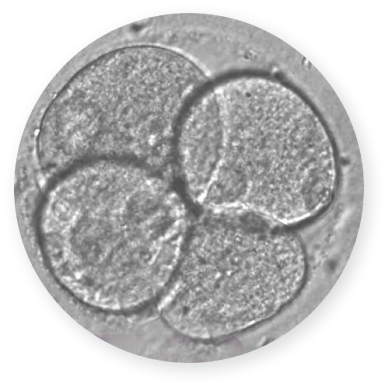
Развитие эмбриона происходит по определенным закономерностям. После оплодотворения образуется зигота, которая начинает активно делиться, и количество зародышевых клеток растет в геометрической прогрессии. Продолжительность этого этапа до 3–4 суток.
Затем происходит разделение клеток на 2 порции: наружную и внутреннюю. В толще эмбриональной клеточной массы формируется эксцентричная внутренняя полость – бластоцель, а достигшие этого этапа называются бластомерами.
Трофэктодерма – наружный слой бластомера. Она является предшественником внезародышевых тканей, необходимых для нормальной имплантации эмбриона и последующего формирования плаценты. А внутренняя клеточная масса бластомера дает начало самому зародышу.
Внешний и внутренний листки бластоцисты имеют практически идентичный генный и хромосомный состав, поэтому информативность анализа трофэктодермы такая же высокая, как и при исследовании на более ранних этапах развития зародыша.
На какой день выполняют диагностику
На этапе подготовке к ЭКО у пар часто возникают вопросы: сколько делается ПГД и когда следует эмбриоперенос. Во многих клиниках, преимплантационная генетическая диагностика эмбрионов выполняется на 3 сутки.
После оплодотворения яйцеклеток сперматозоидами в условиях эмбриологической лаборатории эмбрион развивается — клетки делятся. На третий день количество клеток достигает 6-8, что позволяет провести генетический анализ эмбриона без ущерба для дальнейшего развития зародыша.
В этот день происходит биопсия, то есть извлечение одного бластомера с помощью специальных микроинструментов. При стандартном протоколе без криоконсервации исследование выполняется за короткое время, так как эмбрион не может продолжать развиваться вне организма матери далее стадии бластоцисты (5-е сутки после оплодотворения)
Пока выполняется генетическая диагностика, эмбрионы продолжают развиваться в соответствующей культуральной среде, после чего переносятся в полость матки на 5-е сутки развития. К этому времени эмбрион достигает стадии бластоцисты. Альтернативный подход – анализ ПГД в криоцикле. В этом случае биопсия производится на 5 день развития, а затем они подвергаются криоконсервации. Если в протоколе без верификации у эмбриологов остается не больше 48 часов для анализа, то в криоцикле специалист в течение месяца проводит генетическую диагностику.

Практика разобщённого цикла по сравнению со стандартным протоколом без криконсервации характеризуется: меньшим риском гиперстимуляции, большим количеством материала и временем для анализа, а также менее травматичной для эмбриона процедурой биопсии. В зависимости от вида протокола ЭКО специалисты индивидуально выбирают сроки проведения ПГС.
Используемые методы ПГД
У каждого метода свои преимущества и недостатки. Основные различия связаны с хромосомным числом, точностью результата и ценой процедуры.

Многоцветная FISH - флуоресцентная гибридизация применяется для числовых и структурных хромосомных поломок. С помощью FISH- гибридизации исследуется только часть хромосом: три, пять или семь хромосом, чаще всего хромосомы - 13, 18, 21, X и Y. Так как некоторые хромосомы остаются непроверенными, то этот метод не гарантирует высокую точность результата, но выявляет распространенные генетические заболевания.

Сравнительная геномная гибридизация на микрочипах CGH/aCGH (comparative genomic hybridization) тестирует все 23 хромосомы одновременно, поэтому обеспечивает высокую результативность в отбраковке зародышей с анеуплоидией. Стоимость CGH выше, чем FISH.

При исследовании моногенных заболеваний применяются методы на основе ПЦР. Полимеразная цепная реакция многократно и избирательно копирует определенный геномный сегмент, который содержит ген для его дальнейшего исследования.

NGS - секвенирование нового поколения (next-generation sequencing) – это метод определения последовательности нуклеотидов ДНК, метод расшифровки генома человека. В настоящее время это наиболее распространенный метод оценки генетического статуса эмбриона. Он определяет изменения генов, связанные с полом, наследственные и эмбриональные мозаичные мутации. С помощью секвенирования удается избежать множества ошибок в диагностике, так как метод имеет очень высокую чувствительность и специфичность.
ПГД эмбриона: за и против
Сегодня такое обследование является альтернативным способом снижения вероятности беременности больным плодом и рождения ребёнка с генетическим заболеванием. Необходимо учитывать, что ПГД не может быть полной заменой пренатальной диагностики.
Преимущества
Выбор и перенос в матку только тех эмбрионов, которые не имеют хромосомных патологий
Снижение риска самопроизвольного прерывания беременности на ранних сроках
Снижение риска рождения ребёнка с определёнными дефектами
Снижение риска невынашивания беременности (примерно в 2 раза)
Снижение риска многоплодной беременности (примерно в 2 раза)
Увеличение шанса на успешную имплантацию (примерно на 10 %)
Увеличение шансов на благополучное рождение ребёнка (примерно на 15-20 %).
Риски
Возможность случайного повреждения зародыша (< 1%)
Ошибки (до 10%)
Вероятность ошибочной диагностики эмбриона с патологией, как нормального (3,5%)
Вероятность ошибочной диагностики нормального эмбриона, как патогенного (10%)
Отмена процедуры из-за того, что во всех зародышах была найдена патология (до 20%)
Стоит подчеркнуть, что когда женщины, находящиеся в старшей возрастной группе (40+) принимают решение зачать ребенка с помощью ЭКО, то диагностика генетических нарушений является самым разумным подходом, позволяющим повысить шансы на здоровое потомство.
Основные недостатки методики:
Возможность повреждения эмбриона при недостаточной квалификации врача (менее 1%)
Получение ложноотрицательных и ложноположительных результатов при наличии у зародыша клеточного мозаицизма (состояние, при котором в организме присутствуют клетки с 2 и более вариантами кариотипа, при этом, чаще всего, один пул клеток содержит нормальный кариотип, а другие – «патологический»). При использовании современного цитогенетического теста такой риск существенно снижается (не более 10%)
Длительность анализа ведет к откладыванию момента эмбриопереноса и использованию криоконсервации. Однако эмбриологи утверждают, что процедуру следует выполнять с последующей витрификацией. Это не только позволяет осуществить доскональное тестирование, но и осуществить перенос в естественном цикле, что значительно снизит нагрузку на женский организм и создает условия, максимально близкие к естественному оплодотворению.
Высокая стоимость методики. Ее проведение ощутимо повышает стоимость протокола ЭКО.
Необходимость прохождения лечебного цикла ЭКО при генетических заболеваниях родителей.
Увеличение шанса на успешную имплантацию (примерно на 10 %)
ПГД – это сложнейшая манипуляция по изъятию у бластомера нескольких клеток, которая должна быть проведена специалистом, прошедшим специальную подготовку и имеющим опыт осуществления таких исследований. Во всем мире возможность проведения такого обследования ограничивается стоимостью.
Цены в Санкт-Петербурге приблизительно одинаковы во всех клиниках, так как само тестирование выполняется ограниченным числом лабораторий, которые имеют необходимое оборудование и обученный персонал. Разница между клиниками в наличии эмбриологов, умеющих проводить биопсию бластомеров.